提起幽門螺桿菌(H. pylori)���,大家肯定不陌生,這種螺旋狀的革蘭氏陰性菌是導(dǎo)致胃炎��、胃潰瘍和胃癌的罪魁禍?zhǔn)?����,但是���,它的破壞力遠(yuǎn)遠(yuǎn)不止這些���,今天我們就來(lái)探討一下幽門螺桿菌對(duì)機(jī)體的危害。
幽門螺桿菌感染在全世界都很普遍�����,全球有近半的人口是幽門螺桿菌攜帶者����,在發(fā)展中國(guó)家,其陽(yáng)性人群更是高達(dá)70%-90%�����。感染以后��,幽門螺桿菌會(huì)持久地定植于人體的胃和十二指腸部位�,在不進(jìn)行抗生素治療的情況下����,這種感染可持續(xù)終生;然而使用各種抗生素根除幽門螺桿菌感染后����,在胃炎、胃潰瘍復(fù)發(fā)患者中仍可檢測(cè)到幽門螺桿菌����,部分消化道疾病發(fā)生在幽門螺桿菌攜帶者中����,約5%-15%的攜帶者會(huì)發(fā)展為胃炎或胃潰瘍���,約1%-3%的攜帶者會(huì)發(fā)展為胃癌[2]����。
2.幽門螺桿菌感染到胃癌的發(fā)展過(guò)程
如圖2所示����,幽門螺桿菌參與的胃癌發(fā)生和發(fā)展是十分復(fù)雜的,其感染胃黏膜上皮細(xì)胞之后����,宿主的基因多態(tài)性決定了機(jī)體對(duì)感染所產(chǎn)生的免疫應(yīng)答形式,機(jī)體產(chǎn)生的炎性細(xì)胞因子環(huán)境致使淺表性胃炎發(fā)生�����,并逐步進(jìn)展為萎縮性胃炎��;伴隨著不良環(huán)境因素(如高鹽飲食��、吸煙等)的影響,最終胃部非典型性增生和癌癥依次發(fā)生�。因此,有胃癌家族史�����、且日常生活習(xí)慣不規(guī)律的幽門螺桿菌攜帶者更要時(shí)刻關(guān)注自己的胃部健康�。
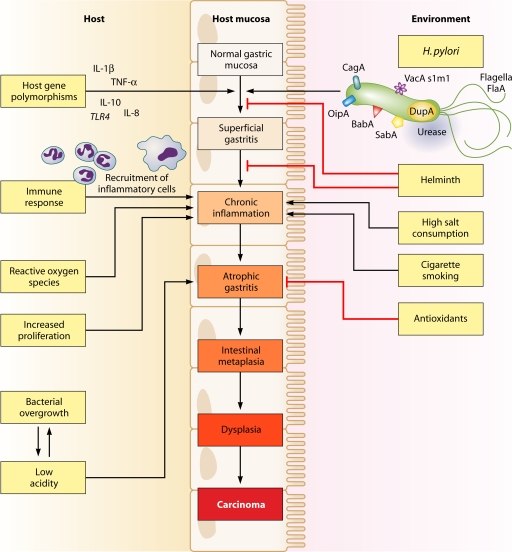
圖2. 幽門螺桿菌引發(fā)胃癌的級(jí)聯(lián)反應(yīng)[1]
雖然已經(jīng)明確幽門螺桿菌是胃癌的致癌因素���,但是事情并沒(méi)有這么簡(jiǎn)單,幽門螺桿菌感染還會(huì)導(dǎo)致腸癌�。
目前已經(jīng)有多項(xiàng)研究表明幽門螺桿菌感染與結(jié)直腸腺瘤和/或結(jié)直腸癌的患病率呈正相關(guān)����,在眾多的病例對(duì)照研究中,幽門螺桿菌感染者患結(jié)直腸癌及癌前病變的風(fēng)險(xiǎn)比未感染者高出約1.15-10.6倍[3]���。在一項(xiàng)含有8916名無(wú)癥狀受試者的橫斷面研究中�����,幽門螺桿菌血清陽(yáng)性的參與者患結(jié)直腸腺瘤的概率比血清陰性的受試者高1.32倍���,而其患結(jié)直腸進(jìn)展期腫瘤的概率比血清陰性的受試者高1.9倍����,表明幽門螺桿菌感染是進(jìn)展期結(jié)直腸癌的獨(dú)立風(fēng)險(xiǎn)因素[4]����。幽門螺桿菌導(dǎo)致腸癌的現(xiàn)象幾乎已經(jīng)是毋庸置疑的。
幽門螺桿菌感染導(dǎo)致腸癌的潛在機(jī)制
直至今年4月���,GUT上一篇名為“Helicobacter pylori promotes colorectal carcinogenesis by deregulating intestinal immunity and inducing a mucus-degrading microbiota signature”的文章稱幽門螺桿菌感染使腸道的免疫應(yīng)答特征��、微生物菌群組成和內(nèi)穩(wěn)態(tài)發(fā)生改變����,并激活癌癥信號(hào)通路來(lái)促進(jìn)結(jié)直腸癌的發(fā)生[5]�。上述研究成果再次確認(rèn)了幽門螺桿菌與結(jié)直腸癌發(fā)生的密切關(guān)系,并且揭示了其在誘導(dǎo)結(jié)直腸癌發(fā)生過(guò)程中的潛在機(jī)制���。
圖3. 幽門螺桿菌促進(jìn)結(jié)直腸癌發(fā)生[5]
從以上內(nèi)容可以看出,作為胃癌和腸癌的罪魁禍?zhǔn)?,幽門螺桿菌引起的危害不容小覷。?此外����,幽門螺桿菌感染與食管癌、肝癌和胰腺癌的發(fā)生具有相關(guān)性[6]����。





幽門螺桿菌感染與消化系統(tǒng)腫瘤相關(guān)性研究進(jìn)展
對(duì)于未出現(xiàn)疾病癥狀的幽門螺桿菌攜帶者,其在日常生活中需注意個(gè)人衛(wèi)生習(xí)慣����,避免將細(xì)菌傳染給他人,并定期進(jìn)行體檢�,降低不良風(fēng)險(xiǎn)。而以下三類幽門螺桿菌攜帶人群則有必要在專業(yè)醫(yī)師的指導(dǎo)下使用抗生素進(jìn)行根除治療��,以降低胃癌和結(jié)直腸癌等消化道癌癥的發(fā)病風(fēng)險(xiǎn):
1)患有慢性胃炎��、萎縮性胃炎����、胃潰瘍和十二指腸潰瘍的患者;
2)具有胃癌家族史的幽門螺桿菌攜帶者���;
3)黏膜相關(guān)淋巴樣組織淋巴瘤患者�。
值得注意的是,上述人群除了需要積極關(guān)注�����、配合治療胃部疾病以外��,還需要時(shí)刻關(guān)注結(jié)直腸是否發(fā)生癌變�。相應(yīng)地,結(jié)直腸癌高風(fēng)險(xiǎn)人群如有腸道病變癥狀(黏性血便��、慢性腹瀉等)���、有腸道息肉史��、有惡性腫瘤病史以及有結(jié)直腸癌家族史等人群也需要對(duì)幽門螺桿菌感染提高警惕���。因?yàn)橐坏┯邪┳儼l(fā)生,則后果可能十分嚴(yán)重��??傊┌Y治療要趁早����,及早診斷更是重中之重。
胃癌和結(jié)直腸癌等消化道癌癥發(fā)病隱匿���,在疾病早期通常無(wú)明顯癥狀���,因而早期確診率很低,大多數(shù)患者在確診時(shí)疾病已經(jīng)進(jìn)入晚期�����,導(dǎo)致總體5年生存率低于50%�。然而消化道癌癥通常進(jìn)展十分緩慢,從癌前病變發(fā)展為癌往往需要經(jīng)歷數(shù)年的時(shí)間���,這為胃癌和結(jié)直腸癌等消化道癌癥的早診早治提供了寶貴的時(shí)機(jī)�。作為金標(biāo)準(zhǔn)的診斷方法——內(nèi)鏡檢查(胃鏡和結(jié)直腸鏡)���,需要消耗大量的人力�����、物力資源���,且患者接受度低��。為克服上述內(nèi)鏡檢查的缺陷�����,艾米森基于DNA甲基化檢測(cè)平臺(tái)推出了消化系統(tǒng)五癌聯(lián)檢服務(wù)����,僅需2管血液��,即可同時(shí)對(duì)胃癌�����、結(jié)直腸癌���、食管癌���、肝癌和胰腺癌進(jìn)行全面排查,為高風(fēng)險(xiǎn)的幽門螺桿菌攜帶者帶來(lái)一份安心��。
1.Wroblewski LE, Peek RM Jr, Wilson KT. Helicobacter pylori and gastric cancer: factors that modulate disease risk. Clin Microbiol Rev. 2010 Oct;23(4):713-39. doi: 10.1128/CMR.00011-10. PMID: 20930071; PMCID: PMC2952980.
2.McColl KE, El-Omar E. How does H. pylori infection cause gastric cancer? Keio J Med. 2002 Dec;51 Suppl 2:53-6. doi: 10.2302/kjm.51.supplement2_53. PMID: 12528939.
3.Butt J, Epplein M. Helicobacter pylori and colorectal cancer-A bacterium going abroad? PLoS Pathog. 2019 Aug 8;15(8):e1007861. doi: 10.1371/journal.ppat.1007861. PMID: 31393968; PMCID: PMC6687094.
4.Kim TJ, Kim ER, Chang DK, Kim YH, Baek SY, Kim K, Hong SN. Helicobacter pylori infection is an independent risk factor of early and advanced colorectal neoplasm. Helicobacter. 2017 Jun;22(3). doi: 10.1111/hel.12377. Epub 2017 Jan 26. PMID: 28124492.
5.Ralser A, Dietl A, Jarosch S, Engelsberger V, Wanisch A, Janssen KP, Middelhoff M, Vieth M, Quante M, Haller D, Busch DH, Deng L, Mejías-Luque R, Gerhard M.?Helicobacter pylori?promotes colorectal carcinogenesis by deregulating intestinal immunity and inducing a mucus-degrading microbiota signature. Gut. 2023 Apr 4:gutjnl-2022-328075. doi: 10.1136/gutjnl-2022-328075. Epub ahead of print. PMID: 37015754.
6.陳莫耶��,孫明軍。臨床軍醫(yī)雜志���,幽門螺桿菌感染與消化系統(tǒng)腫瘤相關(guān)性研究進(jìn)展,2018年1月第46卷第1期.